HATD Artrosis de cadera
SECCIÓN 1
Herramienta de Ayuda para la Toma de Decisiones Compartidas


¿Qué son las Herramientas de Ayuda?
Son materiales (cuadernillos, folletos, vídeos, páginas web) con información fiable (basada en estudios científicos) sobre una determinada enfermedad o problema de salud.
¿Para qué sirven las Herramientas de Ayuda?
- Ayudan a las personas a sentirse más informadas y capaces de tomar decisiones sobre su salud, teniendo en cuenta sus valores y preferencias.
- Facilitan la comunicación de las personas afectadas por una enfermedad y los profesionales sanitarios que las asisten, facilitando el proceso de toma de decisiones conjunta.
¿Por qué se desarrollan las Herramientas de Ayuda?
- Muchos problemas de salud cuentan con distintas opciones de tratamiento, cada una con diferentes beneficios y efectos secundarios, que no afectan ni importan a todas las personas de la misma forma.
- En las enfermedades en las que no existe una única o "mejor" opción de tratamiento, es necesario informar e incorporar las preferencias de las personas afectadas para que tomen decisiones junto con los profesionales sanitarios que las asisten según la mejor evidencia disponible.
¿A quién está dirigida esta Herramienta de Ayuda para la toma de decisiones sobre la artrosis de cadera?
Personas diagnosticadas con artrosis de cadera que todavía no han sido operadas para tratar su artrosis.
¿A quién NO está dirigida esta Herramienta de Ayuda para la toma de decisiones sobre la artrosis de cadera?
Esta Herramienta de Ayuda no describe y explica exhaustivamente todos los problemas reumáticos ni traumatológicos. Esta Herramienta de Ayuda no está dirigida a personas con otros tipos de artrosis, artritis reumatoide, personas con lesiones de cadera que no sean debidas a la artrosis, como, por ejemplo, fracturas o personas que ya hayan sido operadas de artrosis de cadera. No obstante, las personas con otros problemas reumáticos podrían beneficiarse de alguna parte de la información presentada en esta Herramienta de Ayuda.
HATD Artrosis de cadera
SECCIÓN 2
Breve descripción de cómo se utiliza esta Herramienta de Ayuda


La información que muestra esta Herramienta no pretende explicar la artrosis de cadera en toda su extensión y profundidad, sino ayudarle a conocer los tratamientos que existen y cuál podría ser la mejor opción para usted. Para una información más completa, debe consultar con su profesional sanitario.
1. ¿Qué conozco?:
En este apartado se le hará una serie de preguntas relacionadas con la artrosis de cadera. No se preocupe si no conoce la respuesta correcta o si tiene dudas, conteste lo que usted crea que es correcto antes de comenzar a explorar los contenidos de la Herramienta de Ayuda.
2. ¿Qué es la artrosis de cadera?:
En esta sección puede conocer más sobre esta enfermedad: síntomas y diagnóstico.
3. Tratamientos:
En esta sección puede conocer las opciones de tratamiento que han demostrado ser más eficaces para tratar la artrosis de cadera, así como las ventajas e inconvenientes de cada una de ellas.
4. Comparo tratamientos:
En esta sección puede comparar las características de los tratamientos con la ayuda de un cuadro-resumen.
5. Mis preferencias:
En este apartado podrá reflexionar sobre sus preferencias de tratamiento en base a la información ofrecida.
6. Decidiendo el tratamiento:
En este apartado puede reflejar su opción preferida y explorar algunos aspectos relacionados con el proceso de toma de decisiones.
7. Mi decisión:
En esta sección se le mostrará un resumen de las respuestas que usted ha proporcionado en los apartados anteriores. Esperamos haber facilitado su reflexión sobre el tratamiento preferido para abordar la artrosis de cadera.
8. ¿Qué he aprendido?:
En este apartado encontrará de nuevo las preguntas del apartado 1 (¿Qué conozco?). El objetivo es que usted pueda explorar qué ha podido aprender en las secciones anteriores sobre la artrosis de cadera y las opciones de tratamiento.
HATD Artrosis de cadera
SECCIÓN 3
¿Qué conozco de la artrosis de cadera?
Por favor, responda las siguientes preguntas sobre su conocimiento de la artrosis de cadera:
HATD Artrosis de cadera
SECCIÓN 4
¿Qué es la artrosis de cadera?


La artrosis de cadera –o coxartrosis- es la enfermedad musculoesquelética más común de la cadera. La articulación de la cadera está formada principalmente por dos partes: la cabeza del fémur (la parte más alta del hueso del muslo) y el acetábulo (una cavidad redondeada en la pelvis), donde se encaja la cabeza del fémur.
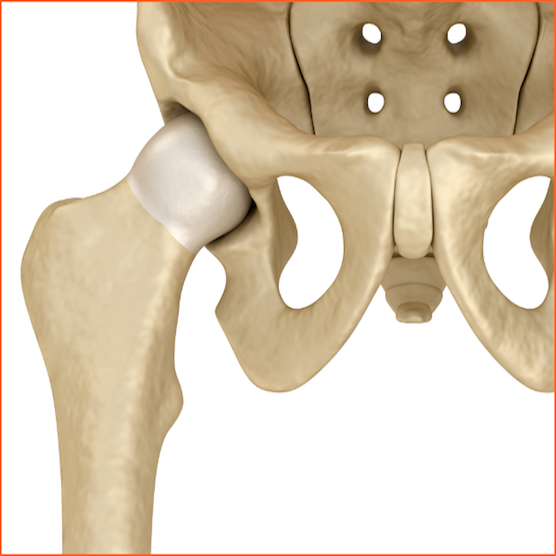
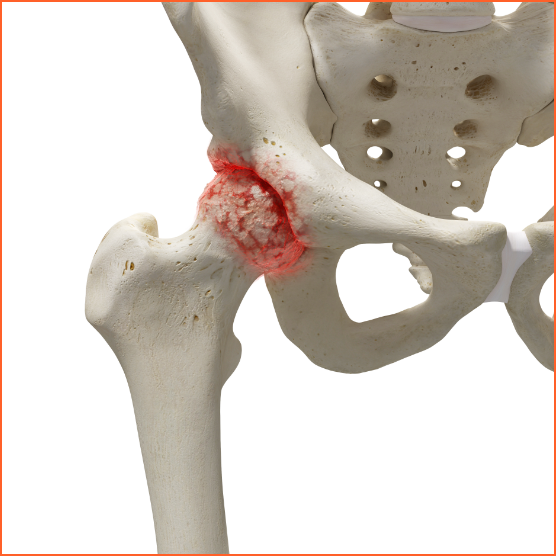
Una cadera sana se mueve sin dificultad gracias a un tejido blando y resbaladizo llamado cartílago articular, que cubre, protege y amortigua el contacto de los huesos de la cadera. En la artrosis de cadera este cartílago se desgasta haciendo que los huesos rocen uno contra otro provocando dolor y limitando el movimiento.
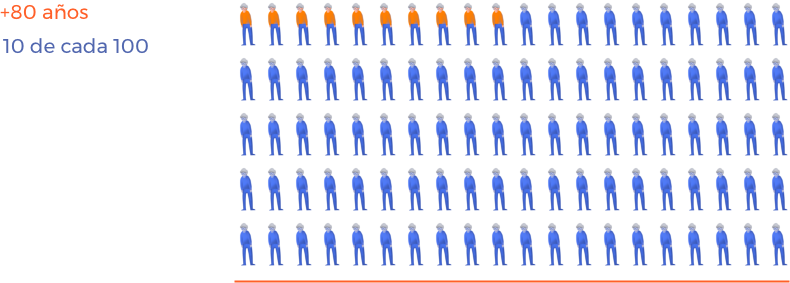
La artrosis de cadera suele afectar a entre 4 y 6 personas de cada 100 (con más de 50 años de edad) y a 10 personas de cada 100 (con más de 80 años de edad). En España se estima que afecta a 5 personas de cada 100, con menos de 40 años de edad. Se suele dar más en hombres antes de los 50 años, y más en mujeres a partir de la menopausia.

¿Cuáles son sus síntomas?
El dolor en la zona de la ingle (inguinal) o lateral es el síntoma más común de la artrosis de cadera y, a menudo, este dolor se transmite hacia el muslo o la rodilla. La persona puede notar rigidez en la zona, tener dificultades para moverse (por ejemplo, cruzar una pierna sobre otra, ponerse unos calcetines) o cojear. Los síntomas suelen empeorar por la mañana o después de estar un tiempo sin moverse.
La artrosis de cadera puede afectar tanto a nivel físico como emocional, por la discapacidad que la enfermedad conlleva o por las limitaciones para llevar a cabo las actividades cotidianas con normalidad.
¿Qué la causa?
Dentro de los factores más comunes que aumentan el riesgo de desarrollar artrosis de cadera destacan:
- Edad: el cartílago se va desgastando con la edad debido al uso continuado de la articulación. Sin embargo, la artrosis es una enfermedad y no significa que todas las personas la desarrollen, incluso puede aparecer en personas jóvenes.
- Peso: el sobrepeso y la obesidad contribuyen a desarrollar artrosis de cadera por la presión ejercida en la articulación.
- Lesiones: las lesiones previas de la cadera, como las fracturas o el síndrome de choque femoroacetabular (roce entre los huesos de la cadera y la pelvis), pueden causar artrosis de cadera en el futuro.
- Factores hereditarios: las personas que tienen familiares cercanos con artrosis de cadera tienen entre 50-60% más probabilidad de desarrollar esta enfermedad, especialmente las mujeres.
- Actividad física que implique impacto sobre la articulación: algunas actividades deportivas de competición o deportes que implican impactos repetidos en la cadera (por ejemplo, correr), realizados de manera inadecuada y sin tener en cuenta las capacidades física de la persona, pueden aumentar las posibilidades de padecer artrosis de cadera como consecuencia de otras complicaciones asociadas.
- Anomalías óseas: si la persona presenta malformaciones de nacimiento en los huesos de la cadera y del fémur (hueso del muslo) tiene más probabilidad de padecer artrosis de cadera antes de los 50 años.
¿Se puede prevenir?
Algunos de los factores de riesgo para la artrosis de cadera son modificables. Reducir el peso hasta niveles saludables (por ejemplo, un 5% del peso de la persona, que pueden ser 4 o 5 kilos en una persona que pesa 80kg) puede ayudar a retrasar la aparición de la artrosis de cadera y mejorar sus síntomas.
Practicar ejercicio físico moderado de bajo impacto y de manera regular puede ayudar a prevenir la artrosis de cadera y mejorar los síntomas de dolor, la calidad de vida y disminuir los impedimentos físicos producidos por esta enfermedad.
¿Cuál es su pronóstico?
La evolución de la artrosis de cadera no es igual en todos los casos y no todas las personas experimentan su problema de salud de la misma manera.
El desarrollo de la artrosis de cadera es lento y el dolor suele empeorar con el paso del tiempo. Al principio, la artrosis puede manifestarse con dolor al subir y bajar escaleras o incluso al caminar. Con el tiempo, el dolor puede aparecer también al realizar otras actividades básicas, al sentarse e incluso estando en reposo.
La percepción del dolor no es siempre la misma y puede variar en función de distintos aspectos, como el clima, el nivel de tolerancia del dolor de cada persona, el estado de ánimo…. En ocasiones, el dolor desaparece y vuelve a aparecer al sobrecargar la articulación. Aunque no existe una cura, afortunadamente hay varias opciones de tratamiento disponibles que ayudan a controlar el dolor.
HATD Artrosis de cadera
SECCIÓN 5
Tratamientos


Una recomendación general para las personas con artrosis de cadera es la pérdida de peso (si tienen sobrepeso u obesidad) y el ejercicio físico moderado y de bajo impacto adaptado a sus capacidades. Estas actividades le ayudarán a fortalecer la cadera y así mejorar sus síntomas y su estado de ánimo. Pero, además, existen diferentes opciones de tratamiento para la artrosis de cadera como: fisioterapia, medicamentos, inyecciones en la cadera y/o cirugía.
La elección de un tratamiento u otro dependerá del nivel de gravedad o grado de artrosis que usted tenga, es decir, de los síntomas de dolor y discapacidad que presente, por lo que es posible que pueda beneficiarse de varios tratamientos a la vez.
La evidencia científica presentada en esta Herramienta procede, en algunos casos, de estudios que incluyen pacientes con artrosis de rodilla y de cadera, en los que se compara la mejoría de cada paciente y los efectos de los tratamientos.


Hay algunos medicamentos y tratamientos alternativos o complementarios que actualmente no se recomiendan de manera general para el tratamiento de la artrosis de cadera debido a sus efectos secundarios y/o a que no existe suficiente evidencia científica que demuestre su eficacia en la reducción del dolor y en la mejora de la capacidad para llevar a cabo las actividades de la vida diaria. Se necesita más investigación que permita recomendarlos para el tratamiento de esta enfermedad, aunque podrían ser una alternativa para algunos pacientes en función de la gravedad de sus síntomas y características personales. Estas alternativas no están incluidas en esta Herramienta (para más información consulte: https://pydesalud.com/artrosis-de-cadera/).
*Pinche en los círculos para acceder a la descripción de cada uno de los tipos de tratamiento


Los profesionales de la fisioterapia pueden ayudarle a fortalecer la musculatura que soporta la cadera, aliviando el dolor y mejorando su capacidad de movimiento.
Además de llevar a cabo una serie de cambios en su estilo de vida como perder peso y hacer ejercicio de forma regular, el tratamiento de la artrosis de cadera desde la fisioterapia se basa en la realización de algunas prácticas como:
− Reducir la marcha excesiva, acortando la zancada y evitando llevar cargas pesadas. La marcha diaria recomendada debe realizarse sin que a la persona le suponga forzar la articulación.
− Usar taloneras elásticas para reducir el impacto del talón en el suelo que se transmite a la cadera.
− Usar un bastón (si fuera necesario en personas donde la artrosis de cadera le ocasione mucho dolor al andar o problemas para mantener el equilibrio), con el fin de reducir un 20-30% la carga del peso en la cadera. Habitualmente se recomienda que el bastón se coloque en el lado sano o menos afectado.
− Hacer ejercicios semanales de bajo impacto (como la natación, montar en bicicleta y otros ejercicios suaves) para recuperar la movilidad y musculatura de la cadera, con el fin de mejorar la sintomatología y retrasar en el tiempo la cirugía protésica. Se debe trabajar la musculatura de la zona de los glúteos, cadera y rodilla.
Es importante que siga las recomendaciones de los profesionales de la fisioterapia para realizar adecuadamente los ejercicios y evitar así otras posibles complicaciones.


Los medicamentos que se han estudiado y se usan habitualmente para el tratamiento de los síntomas de la artrosis son el paracetamol y los antiinflamatorios no esteroideos (AINEs).
Paracetamol
El paracetamol es un fármaco analgésico (útil para aliviar el dolor) y antipirético (reduce la fiebre), por lo que está indicado para el tratamiento de aquellos problemas de salud que cursen con fiebre o dolor de intensidad leve o moderada.
Los estudios científicos que han analizado la eficacia del paracetamol sobre los síntomas de la artrosis generalmente incluyen a la vez personas con artrosis de rodilla junto a otras con artrosis de cadera, por lo que la exactitud de los datos puede variar ligeramente.
¿En qué consiste el tratamiento?
Existen varias formas de administración para el paracetamol, pero lo habitual es tomarlo por vía oral en forma de comprimidos (pastillas) o disuelto en agua (efervescente).
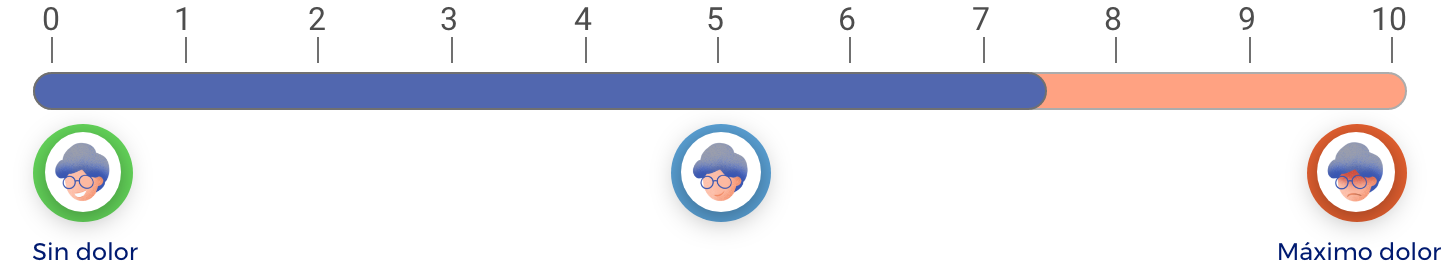
¿Cuánto se reducirá su dolor de cadera?
En una escala de 0 a 10 (donde 0 es “ningún dolor” y 10 es el “máximo dolor”), el paracetamol, en promedio, reduce el dolor 2.3 puntos respecto a como estaba antes de tomarlo.
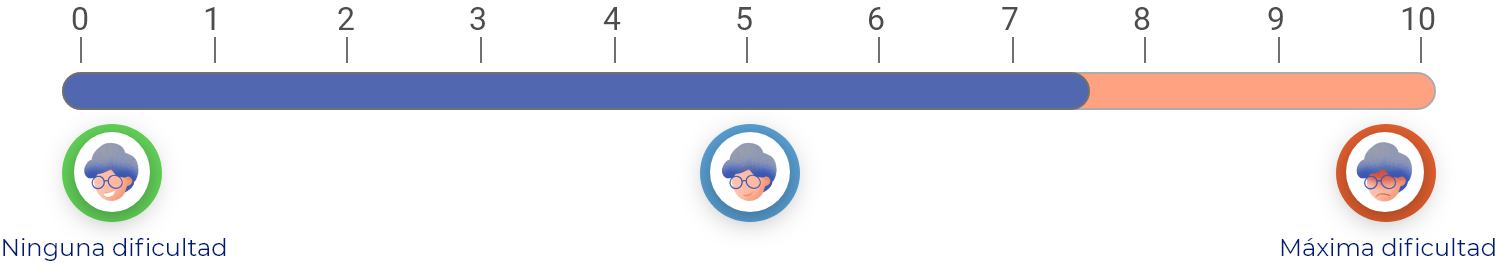
¿Cuánto mejorará su capacidad para mantenerse activo/a?
En una escala de 0 a 10 (donde 0 es “ninguna dificultad” y 10 es la “máxima dificultad”), el paracetamol, en promedio, mejora la capacidad para llevar a cabo las actividades de la vida diaria 2.4 puntos respecto a como estaba antes de tomarlo.
¿Cuánto tiempo transcurre hasta sentir mejoría de los síntomas y cuánto tiempo dura el efecto del tratamiento?
Los estudios que han evaluado el paracetamol, con un período de seguimiento entre 6 y 12 semanas, muestran una ligera mejoría de los síntomas en las 2 primeras semanas de comenzar a tomarlos.
¿Cuáles son los principales efectos adversos del tratamiento?
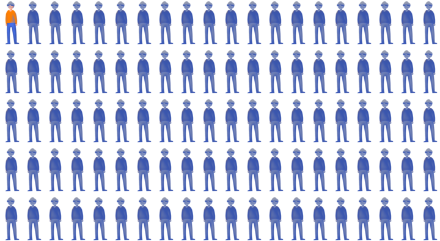
El paracetamol es considerado un fármaco seguro y en pacientes con artrosis no tiene efectos secundarios distintos a los que puede tener en otra enfermedad. Sin embargo, no se recomienda su administración en dosis altas o en tratamientos prolongados por el posible daño que puede generar en el hígado, en los riñones, así como por su capacidad para alterar la glucemia y producir dermatitis (inflamación o sequedad en la piel). Aproximadamente 33 de cada 100 personas padecerán algún efecto adverso leve y 2 de cada 100 algún efecto adverso grave.
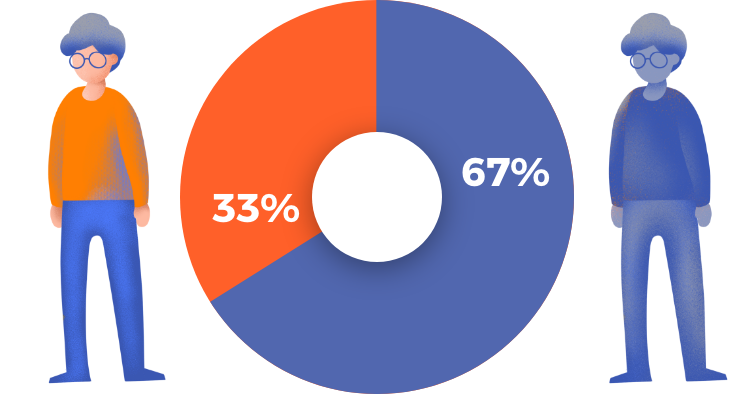
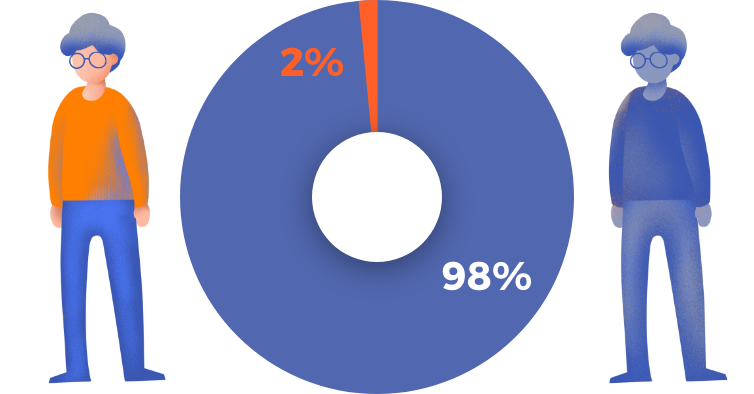
Los principales efectos adversos que puede tener este medicamento son generalmente:
- Efectos adversos raros (1 de cada 1.000 personas), por ejemplo: hipotensión o malestar gástrico*.
- Efectos adversos muy raros (1 de cada 10.000 personas), por ejemplo: anemia, hipoglucemia, coloración amarillenta de la piel y ojos (ictericia), orina turbia (piuria estéril), erupciones cutáneas graves, urticaria o reacciones alérgicas*.
*Consulte el prospecto del paracetamol para conocer más acerca de sus posibles efectos secundarios.


Antiinflamatorios no esteroideos (AINEs)
Los AINEs son medicamentos que pueden tomarse por vía oral (pastillas) o aplicarse por vía tópica (geles y/o pomadas) y se utilizan en caso de que la persona no mejore con el tratamiento con paracetamol. En esta herramienta se comentarán los administrados por vía oral, ya que la administración tópica no está indicada en articulaciones profundas como la cadera.
Los estudios científicos que han analizado la eficacia de los AINEs sobre los síntomas de la artrosis generalmente incluyen a la vez personas con artrosis de rodilla junto a otras con artrosis de cadera, por lo que la exactitud de los datos puede variar ligeramente.
Existen dos tipos de AINEs: los “AINEs no selectivos” (por ejemplo, ibuprofeno, naproxeno o diclofenaco) y los “AINEs inhibidores selectivos de la ciclooxigenasa 2 (COX-2 o COXIB)” (celecoxib, etoricoxib o lumiracoxib*). Los AINEs COX-2 o COXIB se utilizan para evitar o reducir los posibles efectos adversos de los AINEs en las personas con alto riesgo de complicaciones cardiovasculares y gastrointestinales.
*El lumiracoxib no se comercializa en España
AINEs no selectivos:
¿Cuánto se reducirá su dolor de cadera?
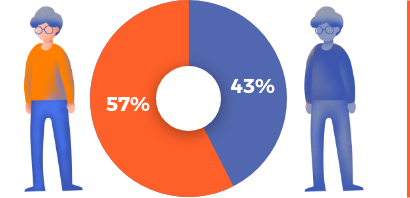
En una escala de 0 a 10 (donde 0 es “ningún dolor” y 10 es el “máximo dolor”), los AINEs no selectivos, en promedio, reducen el dolor 2.4 puntos respecto a como estaba antes de tomarlos.
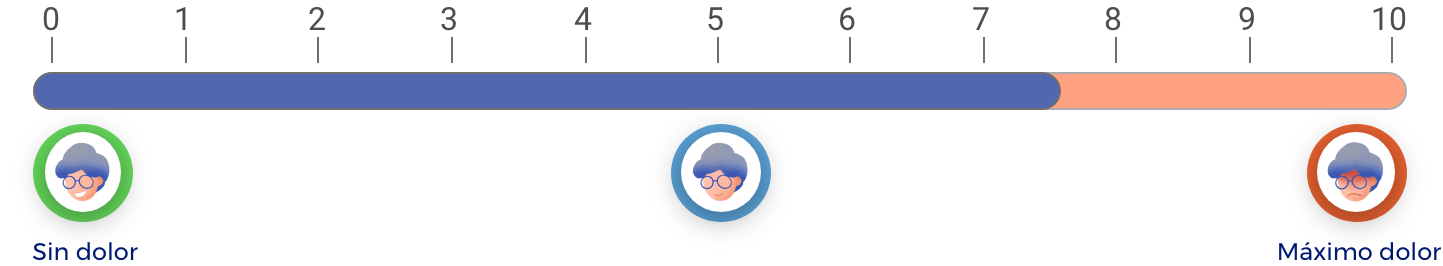
¿Cuánto mejorará su capacidad para mantenerse activo/a?
En una escala de 0 a 10 (donde 0 es “ninguna dificultad” y 10 es la “máxima dificultad”), los AINEs no selectivos, en promedio, mejoran la capacidad para llevar a cabo las actividades de la vida diaria 2 puntos respecto a como estaba antes de tomarlos.
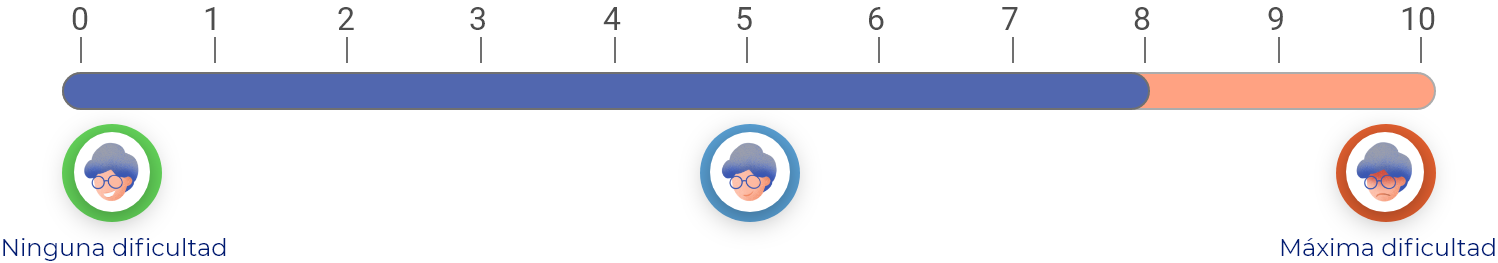
¿Cuánto tiempo transcurre hasta sentir mejoría de los síntomas y cuánto tiempo dura el efecto del tratamiento?
Los estudios que han evaluado los AINEs no selectivos, con un período de seguimiento entre 12 y 13 semanas muestran que la mejoría de los síntomas se comienza a notar en los primeros días tras empezar a tomarlos. No se recomienda tomar AINEs durante periodos muy largos debido a sus efectos adversos.
*Consulte el prospecto de los diferentes AINEs no selectivos indicados para tratar la artrosis de cadera y conocer más acerca de sus posibles efectos secundarios.


AINEs inhibidores selectivos de la ciclooxigenasa 2 (COX-2 o COXIB)
¿Cuánto se reducirá su dolor de cadera?
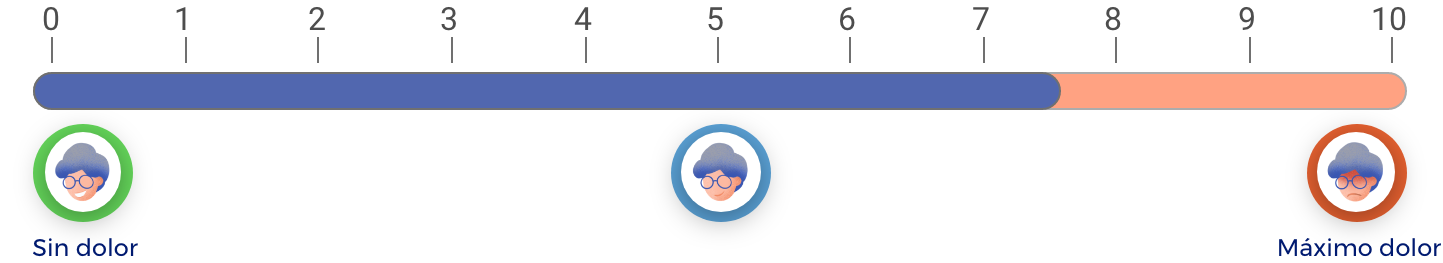
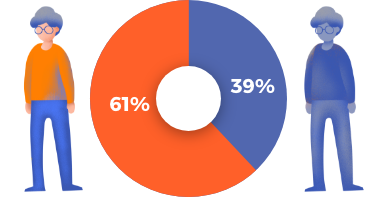
En una escala de 0 a 10 (donde 0 es “ningún dolor” y 10 es el “máximo dolor”), los COX-2 o COXIB, en promedio, reducen el dolor 2.4 puntos respecto a como estaba antes de tomarlos.
¿Cuánto mejorará su capacidad para mantenerse activo/a?
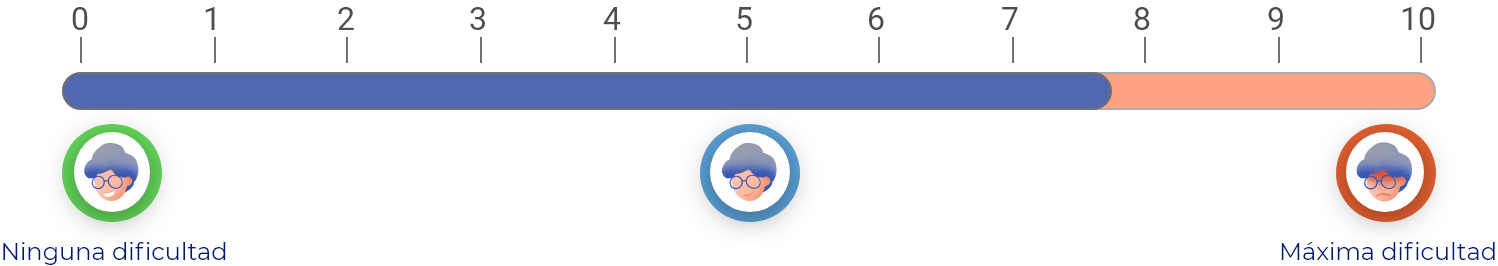
En una escala de 0 a 10 (donde 0 es “ninguna dificultad” y 10 es la “máxima dificultad”), los COX-2 o COXIB, en promedio, mejoran la capacidad para llevar a cabo las actividades de la vida diaria 2.2 puntos respecto a como estaba antes de tomarlos.
¿Cuánto tiempo transcurre hasta sentir mejoría de los síntomas y cuánto tiempo dura el efecto del tratamiento?
Los estudios que han evaluado los COX-2 o COXIB, con un período de seguimiento entre 12 y 13 semanas muestran que la mejoría de los síntomas se comienza a notar en los primeros días tras empezar a tomarlos. No se recomienda tomar AINEs durante periodos muy largos debido a sus efectos adversos.
*Consulte el prospecto de los diferentes AINEs COX-2 indicados para tratar la artrosis de cadera y conocer más acerca de sus posibles efectos secundarios.


Corticosteroides
Las inyecciones de corticosteroides se utilizan con frecuencia para el tratamiento de los brotes de síntomas articulares o en caso de requerirse una reducción rápida de los síntomas.
¿En qué consiste el tratamiento?
Las infiltraciones (inyecciones) en la articulación de la cadera son técnicamente difíciles de llevar a cabo por la localización profunda de la articulación. Actualmente se recomienda el uso de técnicas de imagen para garantizar la seguridad y el éxito de la infiltración, como la ecografía, para guiar las punciones e infiltraciones articulares de la cadera. Es posible que se aplique un anestésico local para dormir la zona y que la persona no perciba dolor. Después de la infiltración se recomienda reposo de la articulación durante una semana.
¿Cuánto se reducirá su dolor de cadera?
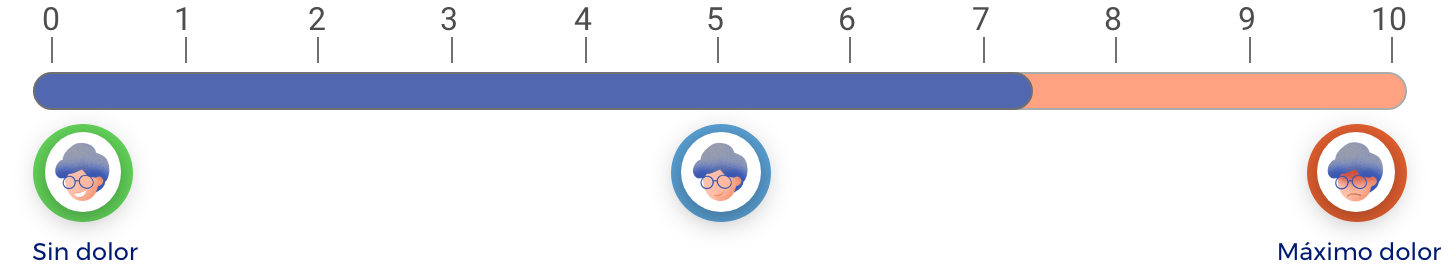
En una escala de 0 a 10 (donde 0 es “ningún dolor” y 10 es el “máximo dolor”), las inyecciones de corticosteroides, en promedio, reducen el dolor 2.6 puntos respecto a como estaba antes de tomarlos.
¿Cuánto mejorará su capacidad para mantenerse activo/a?
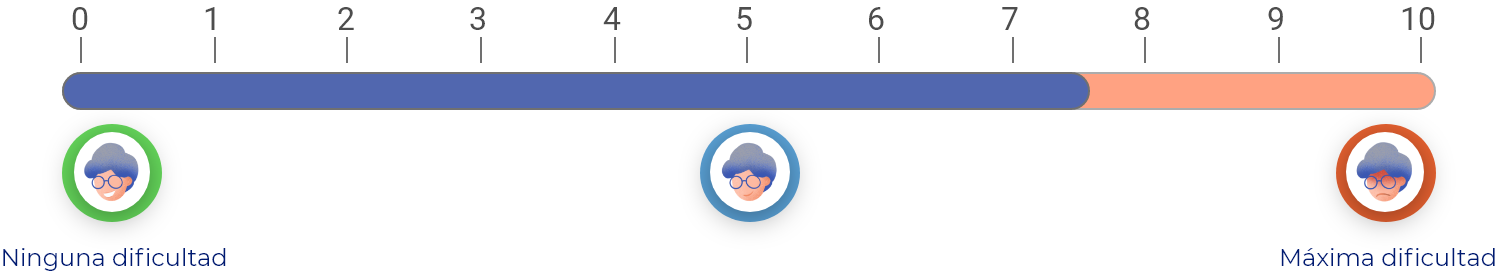
En una escala de 0 a 10 (donde 0 es “ninguna dificultad” y 10 es la “máxima dificultad”), las inyecciones de corticosteroides, en promedio, mejoran la capacidad para llevar a cabo las actividades de la vida diaria 2.3 puntos respecto a como estaba antes de tomarlos.
¿Cuánto tiempo transcurre hasta sentir mejoría de los síntomas y cuánto tiempo dura el efecto del tratamiento?
La mayoría de las personas experimentan alivio del dolor en la primera semana tras la inyección de corticosteroides. La reducción del dolor después de las inyecciones podría mantenerse hasta 12 semanas, e incluso en algunos casos hasta 26 semanas, aunque esta mejoría disminuye con el paso del tiempo.
¿Cuáles son los efectos adversos leves del tratamiento?
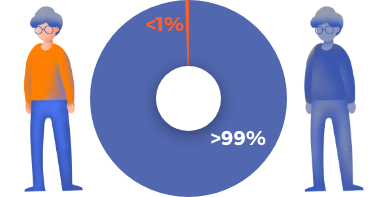
Los riesgos de la inyección de corticosteroides en la articulación incluyen sangrado, posible lesión de estructuras adyacentes, dolor transitorio, reacción alérgica, infección antes o después de la inyección, brote de dolor después de la inyección e hiperglucemia.


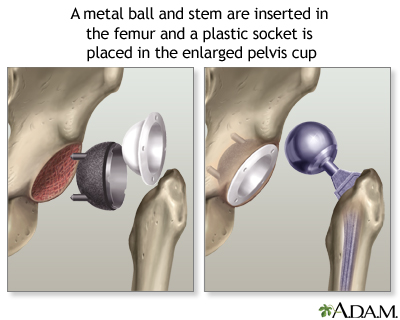
La indicación de la cirugía en la artrosis de cadera depende de la gravedad de la enfermedad mostrada en radiografías y en el grado de discapacidad que tenga la persona.
¿Cuánto se reducirá su dolor de cadera?
En una escala de 0 a 10 (donde 0 es “ningún dolor” y 10 es el “máximo dolor”), la cirugía, en promedio, reduce el dolor 3 puntos durante los 3 primeros meses y hasta 4 puntos durante los 6-12 meses después de la cirugía.
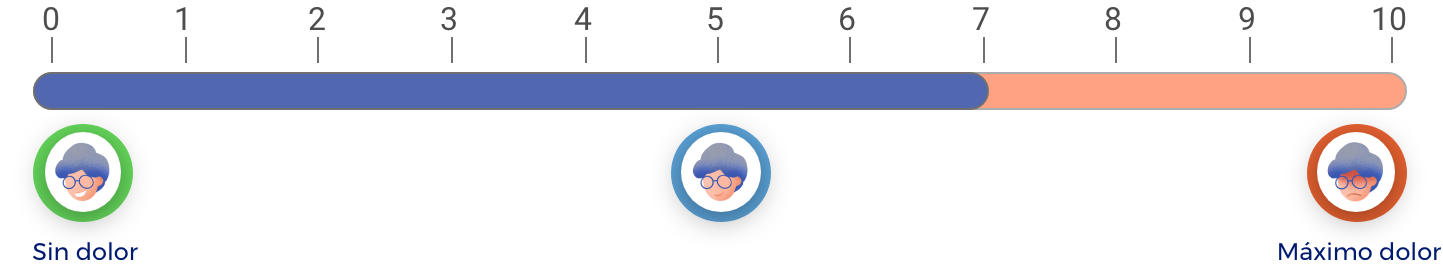
Durante los 3 primeros meses después de la cirugía
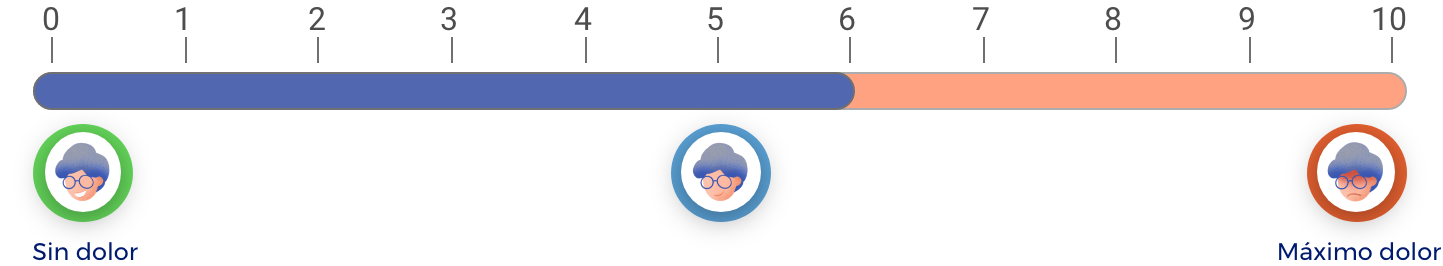
Durante los 6-12 meses después de la cirugía
¿Cuánto mejorará su capacidad para mantenerse activo/a?
En una escala de 0 a 10 (donde 0 es “ninguna dificultad” y 10 es la “máxima dificultad”), la cirugía, en promedio, mejora la capacidad para llevar a cabo las actividades de la vida diaria 3.5 puntos durante los 3 primeros meses y hasta 4 puntos durante los 6-12 meses después de la cirugía.
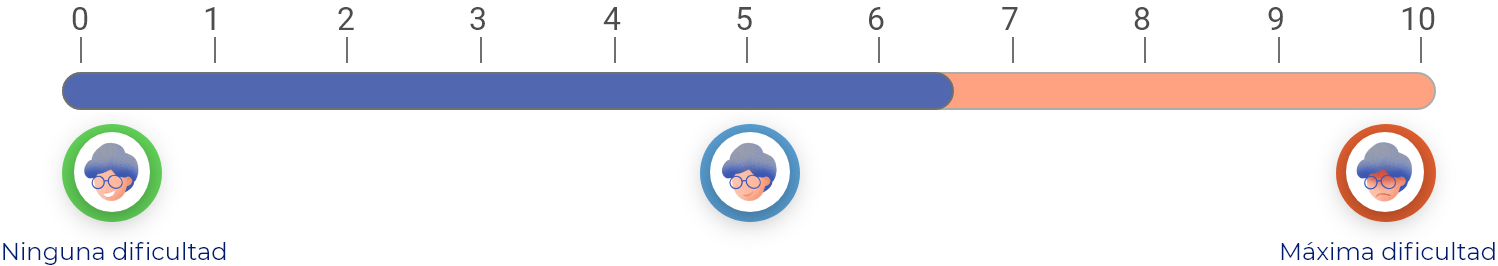
Durante los 3 primeros meses después de la cirugía
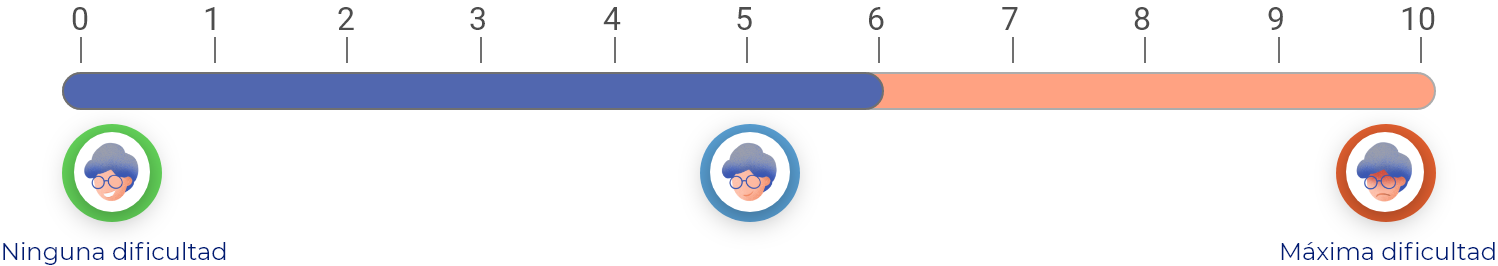
Durante los 6-12 meses después de la cirugía
¿Cuánto tiempo transcurre hasta sentir mejoría de los síntomas?
Aproximadamente a los 3 meses se produce la mejoría de los síntomas tras la artroplastia (cirugía). Sin embargo, la recuperación de la cirugía se produce por etapas.
Durante los primeros días después de la cirugía, la mayoría de las personas permanecen en el hospital y empieza el trabajo de fisioterapia. Durante las dos primeras semanas después de la cirugía es muy probable que necesite utilizar un caminador o muletas para poder caminar. La retirada de las muletas se realizará de forma progresiva a partir de las 3-4 semanas después de la cirugía.
La mayoría de los pacientes tras la operación necesitarán realizar ejercicios de rehabilitación para recuperar su masa muscular. Los profesionales de la fisioterapia y rehabilitación le diseñarán un programa de ejercicios para ayudar a su recuperación tras la cirugía.
Es importante que siga las recomendaciones de los profesionales de la fisioterapia y rehabilitación para realizar adecuadamente los ejercicios y evitar así otras posibles complicaciones. Pinche aquí y consulte la sección "Recuperación de la intervención quirúrgica" para conocer más acerca de la recuperación tras la cirugía.
En aproximadamente tres meses la mayoría de las personas son capaces de volver a sus actividades diarias, incluido el trabajo. La recuperación y mejoría en el fortalecimiento se continúa durante un año después de la cirugía hasta que la recuperación es completa.
¿Cuáles son los efectos adversos graves del tratamiento?
Tras la cirugía pueden ocurrir algunos efectos graves como:
- Trombosis venosa (2-4 de cada 100 personas).
- Dislocación o luxación de la cadera (2-10 de cada 100 personas y el 70% de las dislocaciones de cadera ocurren dentro del primer mes después de la cirugía).
- Complicaciones mecánicas de la prótesis (5 de cada 100 personas).
- Infección después de la cirugía (1-2 de cada 100 personas).
- Embolia pulmonar (obstrucción en una de las arterias de los pulmones, causada por coágulos sanguíneos), así como complicaciones cardiovasculares, digestivas, respiratorias, urinarias (1 de cada 100 personas).
- Dismetría (diferencia entre la longitud de las piernas), (50 de cada 100 personas con una dismetría de 1 centímetro tras la operación la toleran bien o no la perciben. Las dismetrías de más de 2 centímetros pueden ir acompañadas de alteraciones de la marcha o dolor lumbar, haciendo que el paciente no quede satisfecho con la cirugía).
- Para aquellos casos en los que es necesario realizar una artroplastia de ambas caderas, algunos estudios han mostrado que en la cirugía de ambas caderas que se realiza a la vez (simultáneamente) se suele dar menos trombosis venosas, menos embolia pulmonar y menos complicaciones respiratorias en comparación con la cirugía de ambas caderas de manera individual (operarse una cadera primero y la otra pasado un tiempo). Sin embargo, no parece haber diferencias en que una cirugía sea mejor que otra en relación con la aparición de complicaciones cardiovasculares, digestivas, dislocaciones e infecciones.
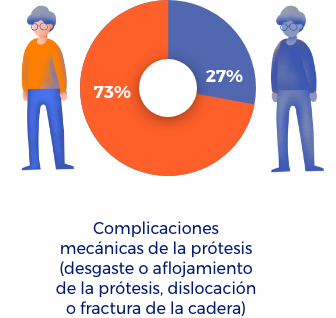
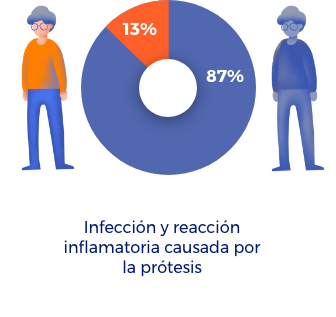
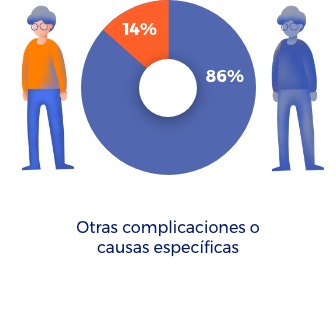
A los 25 años después de la cirugía un 42% de los pacientes necesitará un nuevo reemplazo de cadera.
Pinche aquí y consulte la sección de "Riesgos de no operarse”.




HATD Artrosis de cadera
SECCIÓN 6
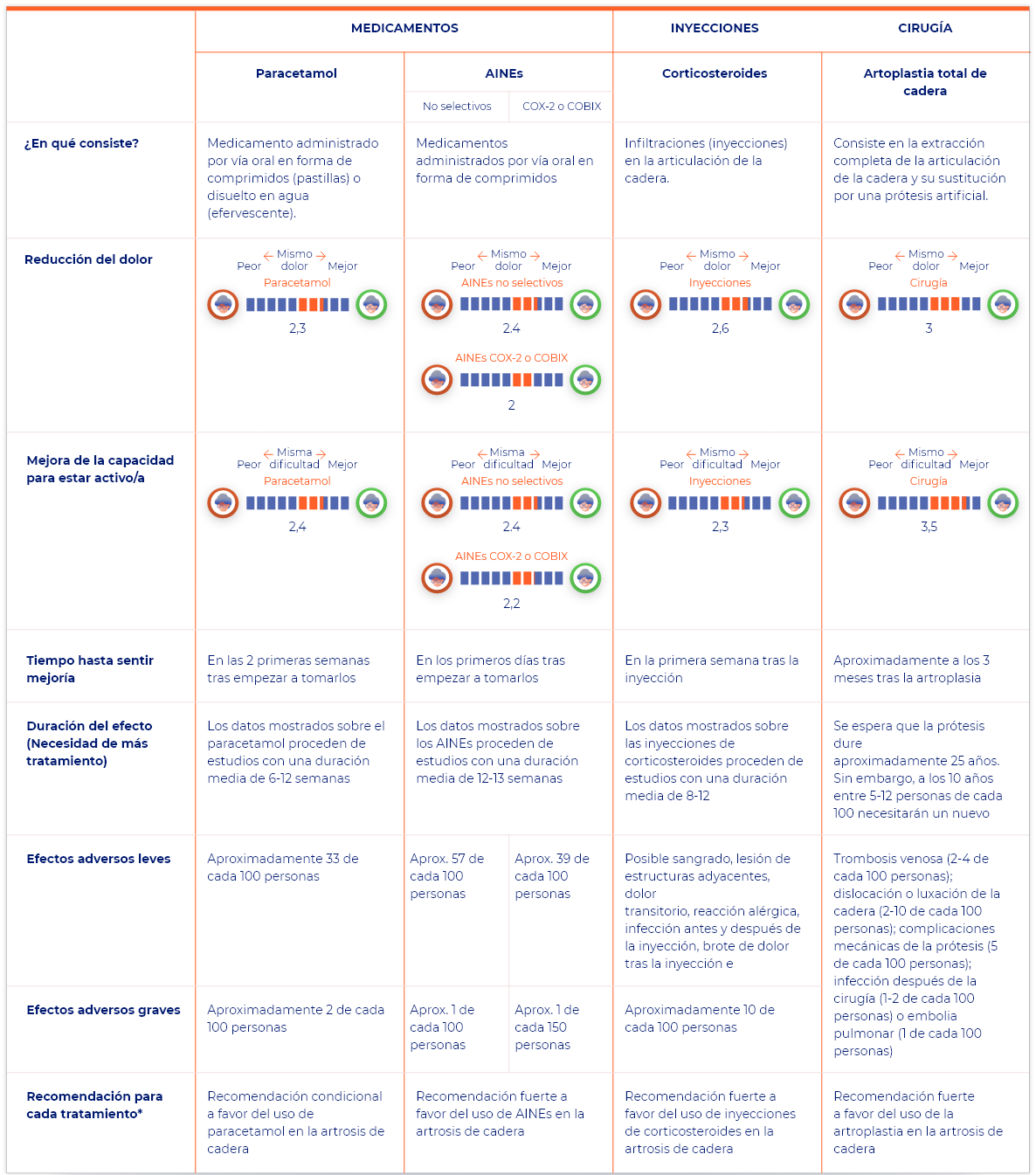
Comparo tratamientos
HATD Artrosis de cadera
SECCIÓN 7
¿Qué he aprendido?
Por favor, responda las siguientes preguntas sobre su conocimiento de la artrosis de cadera:
HATD Artrosis de cadera
SECCIÓN 8
Mis preferencias
Cuando se debe tomar una decisión sobre elegir un tratamiento u otro es necesario tener en cuenta tanto las recomendaciones médicas como las preferencias, necesidades y experiencias de cada persona.
A continuación, se le presentan algunas preguntas para conocer qué es lo más importante para usted y qué es lo que más le preocupa.
Por favor, lea cada frase y señale la puntuación de 0 a 10, donde 0 es "nada importante" y 10 es "extremadamente importante", la opción que más se adecúe a su respuesta.
HATD Artrosis de cadera
SECCIÓN 9
Decidiendo el tratamiento
Considerando las opciones de tratamiento para su artrosis de cadera, por favor, conteste a las siguientes preguntas marcando la opción de la escala que más se adecue a su forma de pensar.
HATD Artrosis de cadera
SECCIÓN 9
Decidiendo el tratamiento
Considerando las opciones de tratamiento para su artrosis de cadera, por favor, conteste a las siguientes preguntas marcando la opción de la escala que más se adecue a su forma de pensar.
HATD Artrosis de cadera
SECCIÓN 9
Decidiendo el tratamiento
Considerando las opciones de tratamiento para su artrosis de cadera, por favor, conteste a las siguientes preguntas marcando la opción de la escala que más se adecue a su forma de pensar.
HATD Artrosis de cadera
SECCIÓN 9
Decidiendo el tratamiento
Considerando las opciones de tratamiento para su artrosis de cadera, por favor, conteste a las siguientes preguntas marcando la opción de la escala que más se adecue a su forma de pensar.
HATD Artrosis de cadera
SECCIÓN 10
Mi decisión
Para finalizar le mostramos un resumen de las respuestas que ha ido proporcionando en los apartados anteriores. Este resumen podrá servirle de ayuda para consultarle a su profesional sanitario cualquier duda sobre las diferentes opciones de tratamiento.
HATD Artrosis de cadera
SECCIÓN 11
Bibliografía
- Dégieux, P., & Lequesne, M. (2019). Coxartrosis y coxopatías en adultos. Diagnóstico y tratamiento.
- Garriga, X. M. (2014). Definición, etiopatogenia, clasificación y formas de presentación. Aten Primaria, 46(Supl 1), 3-10.
- Goh, S. L., Persson, M. S., Stocks, J., Hou, Y., Lin, J., Hall, M. C., ... & Zhang, W. (2019). Efficacy and potential determinants of exercise therapy in knee and hip osteoarthritis: A systematic review and meta-analysis. Annals of physical and rehabilitation medicine, 62(5), 356.
- Hsu, L. P., Dias, L. S., & Swaroop, V. T. (2013). Long-term retrospective study of patients with idiopathic clubfoot treated with posterior medial-lateral release. JBJS, 95(5), e27.
- MacGregor, A. J., Antoniades, L., Matson, M., Andrew, T., & Spector, T. D. (2000). The genetic contribution to radiographic hip osteoarthritis in women: results of a classic twin study. Arthritis & Rheumatism: Official Journal of the American College of Rheumatology, 43(11), 2410-2416.
- Seoane-Mato, D., Sánchez-Piedra, C., Silva-Fernández, L., Sivera, F., Blanco, F. J., Ruiz, F. P., ... & Verdú, R. C. (2019). Prevalence of rheumatic diseases in adult population in Spain (EPISER 2016 study): Aims and methodology. Reumatología Clínica (English Edition), 15(2), 90-96.
- Altman, R. D., Zinsenheim, J. R., Temple, A. R., & Schweinle, J. E. (2007). Three-month efficacy and safety of acetaminophen extended-release for osteoarthritis pain of the hip or knee: a randomized, double-blind, placebo-controlled study. Osteoarthritis and cartilage, 15(4), 454-461.
- American Academy of Orthopaedic Surgeons. (2017). Management of osteoarthritis of the hip: evidence-based clinical practice guideline. Rosemont, Illinois.
- Baerwald, C., Verdecchia, P., Duquesroix, B., Frayssinet, H., & Ferreira, T. (2010). Efficacy, safety, and effects on blood pressure of naproxcinod 750 mg twice daily compared with placebo and naproxen 500 mg twice daily in patients with osteoarthritis of the hip: A randomized, double‐blind, parallel‐group, multicenter study. Arthritis & Rheumatism, 62(12), 3635-3644.
- Bingham III, C. O., Sebba, A. I., Rubin, B. R., Ruoff, G. E., Kremer, J., Bird, S., ... & Tershakovec, A. M. (2007). Efficacy and safety of etoricoxib 30 mg and celecoxib 200 mg in the treatment of osteoarthritis in two identically designed, randomized, placebo-controlled, non-inferiority studies. Rheumatology, 46(3), 496-507.
- Curtis, E., Fuggle, N., Shaw, S., Spooner, L., Ntani, G., Parsons, C., ... & Bruyère, O. (2019). Safety of cyclooxygenase-2 inhibitors in osteoarthritis: Outcomes of a systematic review and meta-analysis. Drugs & aging, 36(1), 25-44.
- Day, R., Morrison, B., Luza, A., Castaneda, O., Strusberg, A., Nahir, M., ... & Krupa, D. (2000). A randomized trial of the efficacy and tolerability of the COX-2 inhibitor rofecoxib vs ibuprofen in patients with osteoarthritis. Archives of internal medicine, 160(12), 1781-1787.
- DeLemos, B. P., Xiang, J., Benson, C., Gana, T. J., Pascual, M. L. G., Rosanna, R., & Fleming, B. (2011). Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics, 18(3), 216-226.
- Emery, P., Koncz, T., Pan, S., & Lowry, S. (2008). Analgesic effectiveness of celecoxib and diclofenac in patients with osteoarthritis of the hip requiring joint replacement surgery: a 12-week, multicenter, randomized, double-blind, parallel-group, double-dummy, noninferiority study. Clinical therapeutics, 30(1), 70-83.
- Kivitz, A. J., Moskowitz, R. W., Woods, E., Hubbard, R. C., Verburg, K. M., Lefkowith, J. B., & Geis, G. S. (2001). Comparative efficacy and safety of celecoxib and naproxen in the treatment of osteoarthritis of the hip. Journal of international medical research, 29(6), 467-479.
- Leopoldino, A. O., Machado, G. C., Ferreira, P. H., Pinheiro, M. B., Day, R., McLachlan, A. J., ... & Ferreira, M. L. (2019). Paracetamol versus placebo for knee and hip osteoarthritis. Cochrane Database of Systematic Reviews, (2).
- Leung, A. T., Malmstrom, K., Gallacher, A. E., Sarembock, B., Poor, G., Beaulieu, A., ... & Ng, J. (2002). Efficacy and tolerability profile of etoricoxib in patients with osteoarthritis: a randomized, double-blind, placebo and active-comparator controlled 12-week efficacy trial. Current medical research and opinion, 18(2), 49-58.
- Leung, A. T., Malmstrom, K., Gallacher, A. E., Sarembock, B., Poor, G., Beaulieu, A., ... & Ng, J. (2002). Efficacy and tolerability profile of etoricoxib in patients with osteoarthritis: a randomized, double-blind, placebo and active-comparator controlled 12-week efficacy trial. Current medical research and opinion, 18(2), 49-58.
- Makarowski, W., Zhao, W. W., Bevirt, T., & Recker, D. P. (2002). Efficacy and safety of the COX-2 specific inhibitor valdecoxib in the management of osteoarthritis of the hip: a randomized, double-blind, placebo-controlled comparison with naproxen. Osteoarthritis and cartilage, 10(4), 290-296.
- Pincus, T., Koch, G., Lei, H., Mangal, B., Sokka, T., Moskowitz, R., ... & Fort, J. G. (2004). Patient Preference for Placebo, Acetaminophen (paracetamol) or Celecoxib Efficacy Studies (PACES): two randomised, double blind, placebo controlled, crossover clinical trials in patients with knee or hip osteoarthritis. Annals of the rheumatic diseases, 63(8), 931-939.
- Prior, M. J., Harrison, D. D., & Frustaci, M. E. (2014). A randomized, double-blind, placebo-controlled 12 week trial of acetaminophen extended release for the treatment of signs and symptoms of osteoarthritis. Current medical research and opinion, 30(11), 2377-2387.
- Puopolo, A., Boice, J. A., Fidelholtz, J. L., Littlejohn, T. W., Miranda, P., Berrocal, A., ... & Reicin, A. S. (2007). A randomized placebo-controlled trial comparing the efficacy of etoricoxib 30 mg and ibuprofen 2400 mg for the treatment of patients with osteoarthritis. Osteoarthritis and cartilage, 15(12), 1348-1356.
- Reginster, J. Y., Malmstrom, K., Mehta, A., Bergman, G., Ko, A. T., Curtis, S. P., & Reicin, A. S. (2007). Evaluation of the efficacy and safety of etoricoxib compared with naproxen in two, 138-week randomised studies of patients with osteoarthritis. Annals of the rheumatic diseases, 66(7), 945-951.
- Schnitzer, T. J., Dattani, I. D., Seriolo, B., Schneider, H., Moore, A., Tseng, L., ... & Maxwell, T. (2011). A 13-week, multicenter, randomized, double-blind study of lumiracoxib in hip osteoarthritis. Clinical rheumatology, 30(11), 1433-1446.
- Zacher, J., Feldman, D., Gerli, R., Scott, D., Hou, S. M., Uebelhart, D., ... & Etoricoxib OA Study Group. (2003). A comparison of the therapeutic efficacy and tolerability of etoricoxib and diclofenac in patients with osteoarthritis. Current medical research and opinion, 19(8), 725-736.
- Bardowski, E. A., & Byrd, J. T. (2019). Ultrasound-Guided Intra-Articular Injection of the Hip: The Nashville Sound. Arthroscopy techniques, 8(4), e383-e388.
- Kompel, A. J., Roemer, F. W., Murakami, A. M., Diaz, L. E., Crema, M. D., & Guermazi, A. (2019). Intra-articular corticosteroid injections in the hip and knee: perhaps not as safe as we thought?. Radiology, 293(3), 656-663.
- Kullenberg, B., Runesson, R., Tuvhag, R., Olsson, C., & Resch, S. (2004). Intraarticular corticosteroid injection: pain relief in osteoarthritis of the hip?. The Journal of rheumatology, 31(11), 2265-2268.
- Lambert, R. G., Hutchings, E. J., Grace, M. G., Jhangri, G. S., Conner‐Spady, B., & Maksymowych, W. P. (2007). Steroid injection for osteoarthritis of the hip: A randomized, double‐blind, placebo‐controlled trial. Arthritis & Rheumatism: Official Journal of the American College of Rheumatology, 56(7), 2278-2287.
- McCabe, P. S., Maricar, N., Parkes, M. J., Felson, D. T., & O'Neill, T. W. (2016). The efficacy of intra-articular steroids in hip osteoarthritis: a systematic review. Osteoarthritis and cartilage, 24(9), 1509-1517.
- Royal Australian College of General Practitioners. Guideline for the management of knee and hip osteoarthritis. 2nd edn. East Melbourne, Vic: RACGP, 2018
- Simeone, F. J., Vicentini, J. R., Bredella, M. A., & Chang, C. Y. (2019). Are patients more likely to have hip osteoarthritis progression and femoral head collapse after hip steroid/anesthetic injections? A retrospective observational study. Skeletal radiology, 48(9), 1417-1426.
- Spitzer, A. I., Bockow, B. I., Brander, V. A., Yates, J. W., MacCarter, D. K., Gudger, G. K., ... & Magilavy, D. B. (2010). Hylan GF 20 improves hip osteoarthritis: a prospective, randomized study. The Physician and sportsmedicine, 38(2), 35-47.
- Arias-de la Torre, J., Capdevila, A., Martínez, O., Domingo, L., Marinelli, M., Robles, N., ... & Registro de Artroplastias de Cataluña (RACat. (2017). Una década del Registro de Artroplastias de Cataluña (RACat): exhaustividad, variabilidad y supervivencia de las prótesis entre 2005 y 2014. Revista Española de Cirugía Ortopédica y Traumatología, 61(2), 70-81.
- Erens, G. A. Patient education: Total hip replacement (arthroplasty) (Beyond the Basics). www.uptodate.com
- Evans, J. T., Evans, J. P., Walker, R. W., Blom, A. W., Whitehouse, M. R., & Sayers, A. (2019). How long does a hip replacement last? A systematic review and meta-analysis of case series and national registry reports with more than 15 years of follow-up. The Lancet, 393(10172), 647-654.
- Huang, L., Xu, T., Li, P., Xu, Y., Xia, L., & Zhao, Z. (2019). Comparison of mortality and complications between bilateral simultaneous and staged total hip arthroplasty: A systematic review and meta-analysis. Medicine, 98(39).
- Januel, J. M., Chen, G., Ruffieux, C., Quan, H., Douketis, J. D., Crowther, M. A., ... & IMECCHI Group. (2012). Symptomatic in-hospital deep vein thrombosis and pulmonary embolism following hip and knee arthroplasty among patients receiving recommended prophylaxis: a systematic review. Jama, 307(3), 294-303.
- Neuprez, A., Neuprez, A. H., Kaux, J. F., Kurth, W., Daniel, C., Thirion, T., ... & Reginster, J. Y. (2019). Total joint replacement improves pain, functional quality of life, and health utilities in patients with late-stage knee and hip osteoarthritis for up to 5 years. Clinical rheumatology, 1-11.
- Quintana, J. M., Aguirre, U., Barrio, I., Orive, M., Garcia, S., & Escobar, A. (2012). Outcomes after total hip replacement based on patients' baseline status: what results can be expected?. Arthritis care & research, 64(4), 563-572.
- Roberts, H. J., Tsay, E. L., Grace, T. R., Vail, T. P., & Ward, D. T. (2019). Increased conditional risk of recurring complications with contralateral total hip arthroplasty surgery. The bone & joint journal, 101(6_Supple_B), 77-83.
- Sarasqueta, C., Escobar, A., Arrieta, Y., Azcarate, J., Etxebarria-Foronda, I., Gonzalez, I., ... & Linertová, R. (2012). Primary hip replacement: first year results and predictive factors of poor outcome. Revista Española de Cirugía Ortopédica y Traumatología (English Edition), 56(1), 3-10.
- Varacallo, M. A., Herzog, L., Toossi, N., & Johanson, N. A. (2017). Ten-year trends and independent risk factors for unplanned readmission following elective total joint arthroplasty at a large urban academic hospital. The Journal of arthroplasty, 32(6), 1739-1746.
- Djerf K, Walshtrom O (1986). Total hip replacement comparison between the Mckee-Farrar and Charnley prosthesis in a 5-year follow-up study. Arch Orthop Trauma Surg. 1986;105:158–162.
- Pradeep Kumar Pathak, Rakesh Kumar Gupta, Hari Singh Meena, Rajendra Fiske (2018). Limb length discrepancy after total hip arthroplasty: a systematic review. International Journal of Research in Orthopaedics, 4, 5, 8.
- Röder, C., Vogel, R., Burri, L. et al. (2012). Total hip arthroplasty: leg length inequality impairs functional outcomes and patient satisfaction. BMC Musculoskelet Disord 13, 95.
- Waibel FWA, Berndt K, Jentzsch T, Farei-Campagna J, Rahm S, Dora C, Zingg PO, (2021). Symptomatic leg length discrepancy after total hip arthroplasty is associated with new onset of lower back pain, Orthopaedics and Traumatology: Surgery and Research. 107, 1.
HATD Artrosis de cadera
SECCIÓN FINAL
Agradecimientos
"De acuerdo a sus valores y preferencias, es recomendable que pueda compartir esta información con su profesional sanitario".